
Payudara terdiri daripada tisu bergentian (atau tisu penghubung), tisu kelenjar (jenis tisu yang menghasilkan susu) dan tisu lemak. Kanser payudara ialah kanser tisu payudara. Penyakit ini timbul daripada pertumbuhan sel-sel payudara yang tidak terkawal.
Kanser payudara boleh dikategorikan dalam beberapa cara. Biasanya diklasifikasikan mengikut tempat sel kanser berasal dan sama ada sel kanser berpindah dari tempat itu.
Untuk ramalan prognosis pesakit dan pelan rawatan, tahap klinikal kanser payudara ditentukan secara klinikal berdasarkan:
Kanser payudara juga dibahagikan kepada subjenis molekul yang berbeza mengikut ciri biologi sel tumor termasuk:
Ciri-ciri biologi sel tumor juga telah dimasukkan dalam penilaian perubatan untuk memilih terapi yang disasarkan.
Kanser payudara bukan invasif berkembang dalam sel-sel saluran atau lobul dan kekal di lokasi tersebut.
Kanser payudara invasif berkembang dalam sel-sel saluran atau lobul, tetapi tidak kekal di tempat asalnya. Sebaliknya, ia merebak dan menyerang tisu sekeliling.
Kanser payudara triple-negative (TNBC) ialah sejenis kanser yang tidak mempunyai ekspresi tiga reseptor utama: Reseptor Estrogen (ER), Reseptor Progesteron (PR), dan HER-2. TNBC menyumbang kira-kira 10% daripada semua kes kanser payudara dan cenderung untuk menyerang wanita lebih muda. TNBC juga lebih agresif dan berisiko tinggi untuk merebak ke organ lain.
Walaupun jarang berlaku, lelaki boleh menghidap kanser payudara. Payudara lelaki tidak berkembang sepenuhnya seperti wanita, tetapi semua lelaki mempunyai tisu payudara.
Jenis kanser payudara yang paling biasa pada lelaki:
Memahami keadaan normal payudara anda membantu mengesan perubahan awal. Antara ciri payudara sihat termasuk:
Simptom kanser payudara boleh berbeza bagi setiap individu. Sesetengah jenis kanser payudara mungkin tidak menunjukkan sebarang simptom yang ketara.
Beberapa tanda amaran yang perlu diberi perhatian termasuk:
Perlu diingat, simptom-simptom ini juga boleh berlaku disebabkan oleh keadaan bukan kanser seperti jangkitan atau ketulan jinak. Walau bagaimanapun, sebarang perubahan harus dinilai oleh doktor.
Wanita dengan payudara padat mempunyai lebih banyak tisu berserabut dan kelenjar dan kurang tisu lemak di dalam payudara mereka. Golongan ini mempunyai risiko kanser payudara yang lebih tinggi daripada wanita dengan payudara berlemak dan risiko meningkat dengan peningkatan kepadatan payudara.
Kanser payudara triple-negative (TNBC) menjejaskan kebanyakan wanita yang agak muda (usia 30-an atau 40-an). Selain itu, pembawa gen kanser payudara 1 dan 2 (BRCA 1 dan BRCA 2) mutasi juga lebih berkemungkinan untuk menghidap TNBC. Kira-kira 70% pesakit dengan gen BRCA bermutasi mempunyai TNBC.
Ketahui lebih lanjut tentang pelbagai jenis pemeriksaan dan prosedur diagnostik yang dilakukan untuk mendiagnosis kanser payudara.
Ketulan seperti fibroadenoma atau perubahan fibrosistik biasanya bukan kanser. Cara hilangkan ketulan di payudara bergantung pada jenis dan gejalanya:
Apa jua jenis ketulan, penilaian doktor tetap penting untuk kepastian dan rawatan yang selamat.
Rawatan untuk kanser payudara bergantung pada saiz tumor dan sejauh mana ia merebak, mungkin termasuk:
Kanser payudara triple-negative (TNBC) telah dianggap sebagai kanser payudara yang sukar untuk dirawat. Buat masa yang lama, pesakit TNBC metastatik hanya boleh menerima kemoterapi tradisional. Namun, kesannya tidak ketara.
Sel-sel tumor bijak menyembunyikan diri di dalam tubuh manusia. Oleh itu, kemoterapi tradisional membunuh semua sel, baik atau buruk. Pada masa kini, gabungan imunoterapi dan kemoterapi dilakukan untuk memanjangkan hayat keseluruhan pesakit dengan TNBC metastatik sambil mengurangkan risiko perkembangan kanser.
Kemoterapi mula-mula menggilap permukaan tumor, membuang lapisan pelindung imun dan mendedahkannya, sekali gus membantu sel imun badan mengenali sel-sel kanser dan melancarkan serangan yang disasarkan.
Akan tetapi, pesakit TNBC mesti memenuhi satu syarat untuk imunoterapi: sel tumor pesakit perlu mengandungi lebih daripada 1% ligan PD-L1 agar imunoterapi berkesan.
Dadah imunoterapi Atezolizumab secara khusus mengikat PD-L1 untuk menghalang interaksinya dengan reseptor PD-1. Ubat ini mengaktifkan sistem imun pesakit sendiri untuk mengenali dan menyerang sel tumor.
Imunoterapi mempunyai kurang kesan sampingan berbanding terapi sasaran dan kemoterapi. Namun, imunoterapi perlu digabungkan dengan kemoterapi, maka pesakit mungkin masih mengalami kesan sampingan biasa kemoterapi seperti keguguran rambut, loya, hilang selera makan dan lesu.
Kesan sampingan imunoterapi biasanya kurang kuat berbanding terapi bersasar dan kemoterapi. Walau bagaimanapun, imunologi agak rumit kerana tindak balas imun setiap pesakit adalah berbeza. Imunoterapi masih boleh menyebabkan beberapa kesan sampingan atau keradangan yang berkaitan dengan imun seperti demam, asma, batuk atau radang paru-paru, dll. Ini kerana dalam proses merangsang sistem imun untuk mengenali sel-sel tumor, tindak balas imun akan menjadi lebih aktif dan kadang-kadang akan menyerang sel-sel yang sihat jika ia tidak dikawal.
Pada masa ini, imunoterapi diberikan melalui suntikan intravena. Pesakit tidak perlu dimasukkan ke hospital, tetapi bilangan lawatan ke hospital akan lebih kerap. Walaupun imunoterapi masih tidak menyembuhkan kanser, ia boleh memanjangkan kadar kelangsungan hidup. Oleh itu, pesakit dengan kanser payudara triple-negative tidak harus berasa kecewa. Selagi ada harapan, pesakit harus bekerjasama secara aktif dengan rawatan dan pada masa yang sama mengharapkan terapi atau ubat yang lebih berkesan pada masa hadapan.
Ketahui lebih lanjut tentang pelbagai jenis teknologi rawatan untuk merawat kanser payudara.
Kami amat mengesyorkan anda mengikuti semua amalan gaya hidup sihat untuk mengurangkan risiko kanser payudara, seperti:
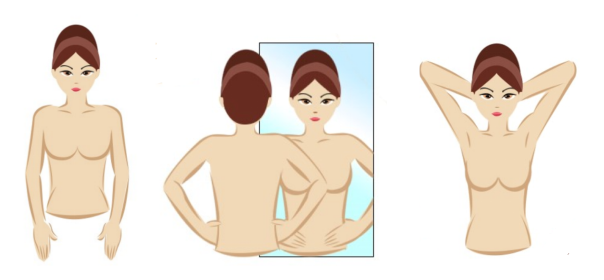
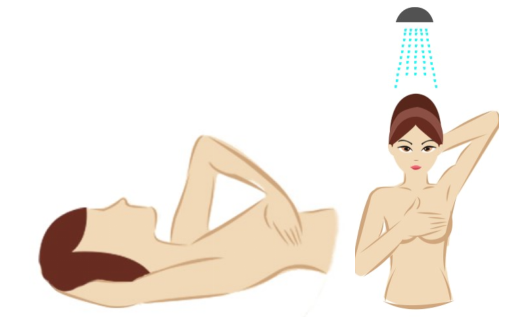
Wanita perlu melakukan pemeriksaan sendiri payudara secara berkala bermula dari umur 20 tahun. Belajar daripada jururawat atau doktor tentang kaedah yang betul untuk melakukan pemeriksaan payudara sendiri. Jika anda mengesan ketumbuhan di payudara seperti benjolan yang luar biasa, segera dapatkan nasihat daripada doktor.
Cara untuk melakukan pemeriksaan payudara sendiri:
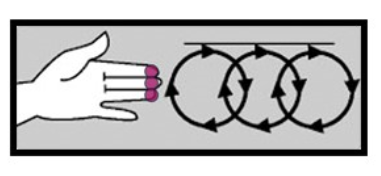
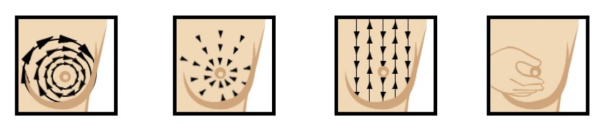
Sekiranya anda menemui sebarang ketulan atau ketumbuhan di payudara, atau tidak pasti tentang apa yang anda rasa, dapatkan pemeriksaan klinikal daripada doktor.
Mamogram ialah x-ray payudara yang boleh mengesan kanser payudara sehingga dua tahun sebelum ketumbuhan di payudara boleh dirasai oleh anda atau doktor. Wanita berumur 40 tahun ke atas disyorkan menjalani mamogram setiap tahun.
Bagaimanakah pemeriksaan mamografi untuk kanser payudara?
Ultrabunyi payudara menggunakan gelombang bunyi untuk menghasilkan imej dalaman payudara. Ia berguna dalam mengesan perubahan tertentu yang sukar dilihat melalui mamogram, seperti sista berisi cecair.
Bagaimanakah saringan ultrabunyi untuk kanser payudara?
Biopsi mungkin dilakukan jika ujian seperti mamogram menunjukkan kemungkinan ketumbuhan di payudara yang mencurigakan. Sampel tisu akan diambil dan diuji di makmal untuk mengesahkan kehadiran sel kanser.
Bagaimanakah saringan biopsi untuk kanser payudara?
Walaupun diagnosis kanser payudara mungkin menggentarkan, berita baiknya ialah rawatan tersedia dan kadar pemulihan yang berjaya telah meningkat dalam beberapa tahun kebelakangan ini.
Jika anda atau seseorang dalam keluarga anda mengalami sebarang simptom kanser payudara, hubungi kami untuk mengetahui lebih lanjut tentang Perkhidmatan Onkologi kami di Gleneagles Hospital Penang yang terdekat dengan anda.
Gleneagles Hospital Penang bekerjasama dengan ahli onkologi untuk membantu pesakit sepanjang rawatan kanser. Pasukan profesional penjagaan kesihatan yang prihatin dan pelbagai disiplin sedia untuk berunding dan memberikan penjagaan yang terbaik.

Wait a minute

Wait a minute